急性心筋梗塞と脳梗塞の発症者数は、季節毎でどれほどの違いがあるのだろうか?
国内最大規模の診療データベースを保有するメディカル・データ・ビジョンはこのほど、急性心筋梗塞と脳梗塞に関するデータを抽出した。
データの調査対象期間は2019年4月から2024年3月。施設数はその期間でデータの揃っている377。その中で、急性心筋梗塞、脳梗塞それぞれの患者数の月別推移、10歳刻みの男女別患者数、65歳以上・未満の男女別併発疾患患者比率を作成し、発表した。
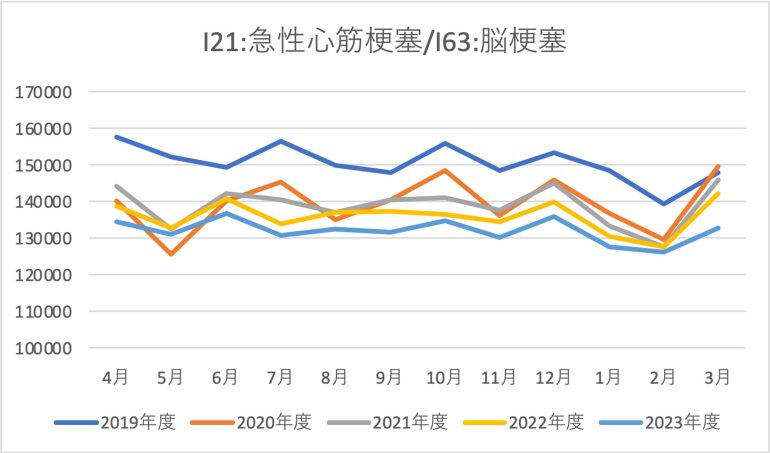
急性心筋梗塞と脳梗塞の季節性
2019年が最も高い水準で推移し、以降の年度はやや低下傾向にあるものの、季節的な変動は共通していることがわかる。冬場は年明け2月から3月に急増する傾向が見られる。これは寒暖差による血圧変動に加え、年度末のストレスや生活リズムの乱れが影響を与えている可能性がある。
また、2020年5月の大きな落ち込みは、コロナ禍による救急医療の逼迫や、医療機関の受け入れ制限によって、診断・治療の機会が減少した可能性がある。
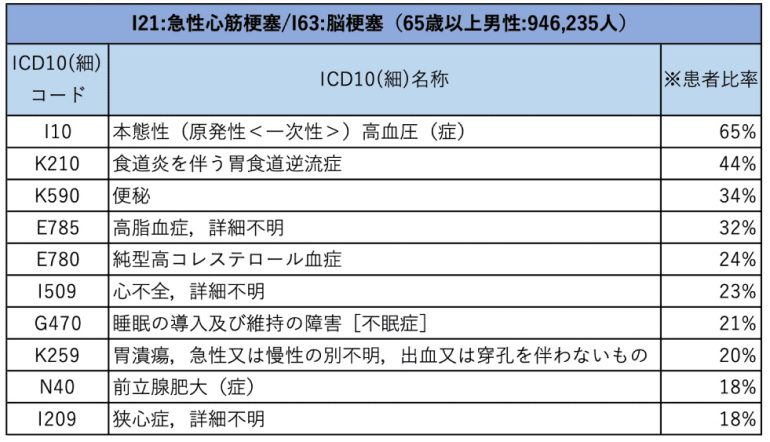
65歳以上の併発疾患「高血圧」の比率高い
急性心筋梗塞・脳梗塞以外の患者の併発疾患上位は年齢によって傾向が異なり、65歳未満では急性の感染症(上気道感染症、胃腸炎など)が多く、65歳以上では高血圧、便秘、胃食道逆流症、脂質異常症などの慢性疾患が目立っている。
ところが、急性心筋梗塞・脳梗塞の患者で65歳以上の併発疾患では、高血圧が圧倒的に高い比率を占め、心不全、高脂血症、狭心症などの循環器系疾患が上位になっている。
■現場医師のコメント
心臓血管研究所付属病院
循環器内科心不全担当部長・心臓リハビリテーション科担当部長 加藤祐子医師
心筋梗塞や脳梗塞といった血流が滞ることにより起こる疾患は寒暖差が大きいと発症しやすいと言われています。
寒暖差は自律神経のバランスを乱しやすく、血管を収縮させ、血液粘稠度が高くなるなどの変化を起こしやすいと考えられています。
冬場は身体活動が低下している人も多いでしょう。日頃から体をよく動かすことで、自律神経のバランスがとれて、急な気温の変化にもこたえない体をつくることができます。
心筋梗塞や脳梗塞の最大のリスクである高血圧のコントロールにも、運動は大切です。毎日合計30分はすたすた歩き、リラックスした状態で測定した上の血圧120未満を目指しましょう。
構成/こじへい















 DIME MAGAZINE
DIME MAGAZINE